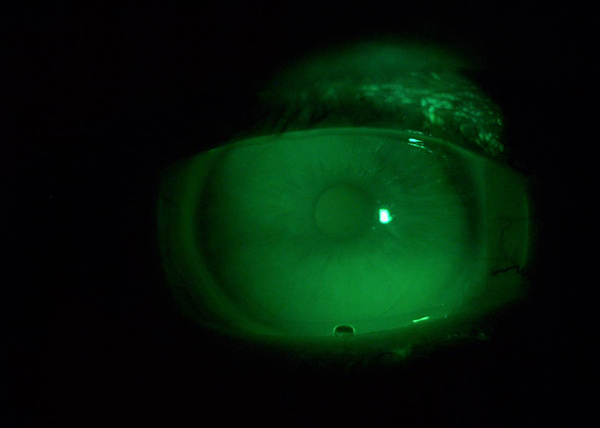
Oft ist der Keratokonus eine nicht entzündliche Erkrankung, die ihren Ursprung in der Pubertät hat.
 Hier kann auch Text stehen
Hier kann auch Text stehen
Der Keratokonus ist eine Hornhauterkrankung, die eine kegelförmige Verformung der Hornhaut zur Folge hat. Diese ist dadurch bedingt, dass an dieser Stelle die Dicke der Hornhaut abgenommen hat und die Stelle dem Druck im Auge nicht mehr standhalten kann. In ca. 80% der Fälle tritt die Hornhauterkrankung beidseitig auf.
Einschätzungen zu Folge liegt die Gefahr, an einem Keratokonus zu erkranken, in Europa bei ca. 1 : 2000. Oft ist der Keratokonus eine nicht entzündliche Erkrankung, die ihren Ursprung in der Pubertät hat. Obwohl der Keratokonus in der Regel beidseitig auftritt, beginnt er in den meisten Fällen einseitig. Es gibt verschiedene Symptome, die auf eine Erkrankung hinweisen. Die genauen Ursachen für einen Keratokonus sind noch nicht eindeutig geklärt, weshalb es in der Forschung verschiedene Erklärungsansätze gibt. Ziel dieser Seite ist es, Patienten über Symptome, Ursachen, Diagnose aufzuklären und verschiedene Behandlungsmöglichkeiten vorzustellen.
Normales Auge
Krankhaftes Auge

Das „normale“ Auge hat eine gleichmässige, leicht asphärische Hornhaut und bündelt das Licht gleichmässig und korrekt.
Das „krankhafte“ Auge hat eine veränderte, vorgewölbte Hornhaut-Oberfläche und bündelt das Licht nicht gleichmässig, sodass Bilder nicht korrekt dargestellt werden können und die Sicht verschwimmt oder „Geisterbilder“ entstehen
Normales Auge

Das „normale“ Auge hat eine gleichmässige, leicht asphärische Hornhaut und bündelt das Licht gleichmässig und korrekt.
Krankhaftes Auge

Das „krankhafte“ Auge hat eine veränderte, vorgewölbte Hornhaut-Oberfläche und bündelt das Licht nicht gleichmässig, sodass Bilder nicht korrekt dargestellt werden können und die Sicht verschwimmt oder „Geisterbilder“ entstehen
Um den Keratokonus auf eine angemessene Art und Weise behandeln zu können, muss eine Diagnose vom Arzt gestellt werden, bei der das Stadium, in dem sich der Keratokonus befindet, ermittelt wird. Es ist sehr wichtig, die richtige Behandlungsstrategie zu entwickeln. Denn im schlimmsten Fall bleibt bei Fortschreiten des Keratokonus nur noch die Hornhauttransplantation übrig. Mit Hilfe unterschiedlicher Methoden ist es in der Regel möglich, das Fortschreiten des Keratokonus weitgehend zu stoppen und das Sehvermögen zu verbessern bzw. wiederherzustellen.
Symptome
Die Hornhaut spielt beim Sehen eine große Rolle. Wird diese beschädigt oder wie bei dem Keratokonus verformt, kommt es zu großen Beeinträchtigungen der Sehkraft und der Qualität des Sehens.
Diese Beeinträchtigung lässt sich am Beispiel eines Objektivs mit veränderter/verformter Linse veranschaulichen. Wird das Objektiv einer Kamera beschädigt oder verändert sich eine der Linsen in einem Objektiv, ist die Abbildungsqualität der Kamera und damit des Fotos verändert. Es kann z.B. verzerrt oder undeutlich sein. Dasselbe gilt für das menschliche Auge.
Menschen, die an einem Keratokonus erkrankt sind, leiden häufig an folgenden Symptomen:
- Schwankungen der Sehschärfe
- Abnahme der Sehschärfe trotz Korrektur mit Brillenglas oder Kontaktlinse
- Wahrnehmung von Lichtringen oder anderen Streulichterscheinungen, erhöhte Lichtempfindlichkeit und Blendung, erschwertes Sehen bei Dämmerung und Dunkelheit
- ständig wechselnde Dioptrien
Mit dem Fortschreiten der Krankheit nimmt das Sehvermögen immer weiter ab und die Symptome zeigen sich ausgeprägter.
Ursachen
Genetische Faktoren: Vieles spricht dafür, dass bei einem Keratokonus genetische Faktoren eine Rolle spielen. Bei etwa 15% der Keratokonuspatienten ist mind. ein weiteres Familienmitglied betroffen.
Verbindung zu anderen Krankheiten: Vor allem bei Menschen, die unter genetisch bedingten Krankheiten wie z.B. Neurodermitis, Chromosomanomalien, Down-Syndrom und dem Turner-Syndrom leiden, tritt der Keratokonus überdurchschnittlich häufig auf. Daher liegt eine Verbindung zwischen dem Keratokonus und anderen Krankheiten nahe. Auch Veränderungen im Tränenfilm könnten eine wichtige Rolle spielen, da die im Tränenfilm enthaltenen Enzyme die Hornhaut verändern könnten.
Äußere Faktoren: Zudem gibt es äußere Faktoren, die eine Rolle spielen könnten. So wird beispielsweise diskutiert, ob chronisches Augenreiben, zum Beispiel durch Allergien ausgelöst, einen Keratokonus verschlimmern oder sogar auslösen kann.
Diagnose
In den Anfangsstadien des Keratokonus gehen die Patienten meist zum Arzt, weil sie über große Einschränkungen im Sehvermögen klagen.
Hinweise auf einen Keratokonus kann häufig schon die Erhebung der Vorgeschichte eines Patienten und seiner Familie liefern. Dazu muss eine ausführliche Anamnese durchgeführt werden. Gab es beispielsweise bei Familienmitgliedern schon ähnliche Krankheiten, die nie richtig behandelt werden konnten, ist dies nicht selten ein Zeichen für den Arzt, dass es sich um einen Keratokonus handeln könnte.
In den späteren Stadien lässt sich die Erkrankung meistens schon mit bloßem Auge erkennen oder mit Hilfe des Spaltlampenmikroskops.
Eine endgültige Diagnose erfolgt durch die Messung der Oberflächenkrümmung (Topografie/Skiaskopie) und des Dickeprofils der Hornhaut (Pachymertrie).
Behandlungsmöglichkeiten
Bei der Behandlung des Keratokonus stehen zwei wesentliche Aufgaben im Vordergrund und zwar:
- Die Krankheit stoppen
- Die Sehfähigkeit verbessern
In seltenen Fällen stoppt das Fortschreiten des Keratokonus von selbst. Dann muss außer der umsichtigen weiteren Kontrolle nicht viel unternommen werden. Je nach Stadium des Keratokonus kann zunächst oft mit Kontakt- oder Sklerallinsen gearbeitet und die Sehqualität auf diese Weise verbessert werden. Schreitet der Keratokonus im Lauf der Zeit aber voran und wird die Hornhaut immer dünner, sollten andere Möglichkeiten in Erwägung gezogen werden.
Stoppen der Progression
Um den Keratokonus zu stoppen, bietet sich das sogenannte „UV-Crosslinking Verfahren“ an. Hierbei wird Riboflavin, ein Vitamin B2-Derivat, auf das Auge bzw. die betroffene Hornhaut aufgetragen. Durch eine Interaktion dieses Stoffes unter UV-Bestrahlung mit der menschlichen Hornhaut wird die Hornhaut „quervernetzt“, also stabilisiert. Die Bestrahlungsdauer beträgt i.d.R. 30 Minuten. Geräte der neuesten Generation verkürzen diese Behandlungszeit auf 10 Minuten.
Durch das UV-Crosslinking entstehen mehr Quervernetzungen zwischen den einzelnen Fasern eines Gewebes, wodurch es stabiler und weniger verformbar wird. Dies führt dazu, dass ein Fortschreiten der Vorwölbung der Hornhaut und somit des Keratokonus aufgehalten oder zumindest verlangsamt wird.
Verbesserung der Sehqualität
Um die Sehfähigkeit zu verbessern, gibt es verschiedene Möglichkeiten.
- Je nach Stadium / Intensität des Keratokonus lässt sich diese mit Kontaktlinsen oder einer Brille verbessern.
- In späteren Stadien kommen spezielle Sklerallinsen in Frage. Diese Linsen haben keinen Kontakt mit der Hornhaut. Sie sitzen auf der Sklera (Bindehaut) auf und haben somit einen besseren Halt.
- Wenn Sklerallinsen nicht zum gewünschten Resultat führen, kann das reversible Einsetzen von Intracornealen Ringsegmenten (ICRS) empfehlenswert sein. Befragen Sie dazu Ihren Augenarzt.
Bei den KERARING-Ringsegmenten handelt es sich um kleine Halbkreise aus Acryl, die in die Hornhaut eingesetzt werden. Der Keraring beeinflusst die Form und auch die Stabilität der Hornhaut. Dies hat zur Folge, dass sowohl Kurzsichtigkeit, als auch Vorwölbung der Hornhaut (Astigmatismus,Hornhautverkrümmung) verringert werden und der Patient in der Regel wieder weitaus besser sehen kann.
Diese Methode wird seit 1996 in der Augenheilkunde angewandt. Nach internationalen Standards ist die Implantation von solchen Ringen sehr aussichtsreich. Die Risiken der Operation mit KERARINGEN sind gerade bei Einsatz neuester Lasertechnologien überschaubar und die Möglichkeit einer Transplantation nach Einsatz des KERARING ist immernoch gegeben. Die Arbeitsweise des KERARING ist vergleichbar mit der eines „Kragenstäbchens“. Auch dieser gibt Form und Stabilität in den Kragen eines Hemdes, ohne dass man ihn sehen kann.

Hornhauttransplantation (Keratoplastik)
Die Keratoplastik ist oft der letzte Ausweg, wenn die Erkrankung weit fortgeschritten ist. Hierbei kommt es zu einer Transplantation des Hornhautgewebes. Heutzutage sind die Erfolgsaussichten einer Hornhauttransplantation jedoch auch recht gut.
Sie haben Fragen? Wir helfen gern:
Telefon: 02404 55 29 1-0
E-Mail: info@meyetech.de
Oder direkt per Nachricht:
Bitte beachten Sie unsere Datenschutzerklärung.